

एट्रियल फाइब्रिलेशन (AF), एपिसोड के आधार पर इसके वर्गीकरण (पैरॉक्सिज़्मल, पर्सिस्टेंट, परमानेंट) से स्वतंत्र रूप से, मुख्यतः निम्नलिखित तंत्रों के माध्यम से जटिलताएँ उत्पन्न करता है:
थ्रोम्बोएम्बोलिज़्म
एंटीकॉग्युलेशन उपचार
माइक्रोएम्बोलाइज़ेशन
त्वरित वेंट्रिकुलर प्रतिक्रिया
एट्रियोवेंट्रिकुलर असिंक्रोनी
सेरेब्रल हाइपोपरफ़्यूज़न
संरचनात्मक एट्रियल रिमॉडलिंग
यदि रोगी का SKC एल्गोरिद्म के अनुसार पर्याप्त उपचार किया जाए, तो गंभीर जटिलताओं का जोखिम <5 % होता है।
AF की सबसे सामान्य जटिलताएँ निम्न तालिका में दर्शाई गई हैं।
| एट्रियल फाइब्रिलेशन की जटिलताएँ | ||
|---|---|---|
| जटिलता | घटनादर | विवरण |
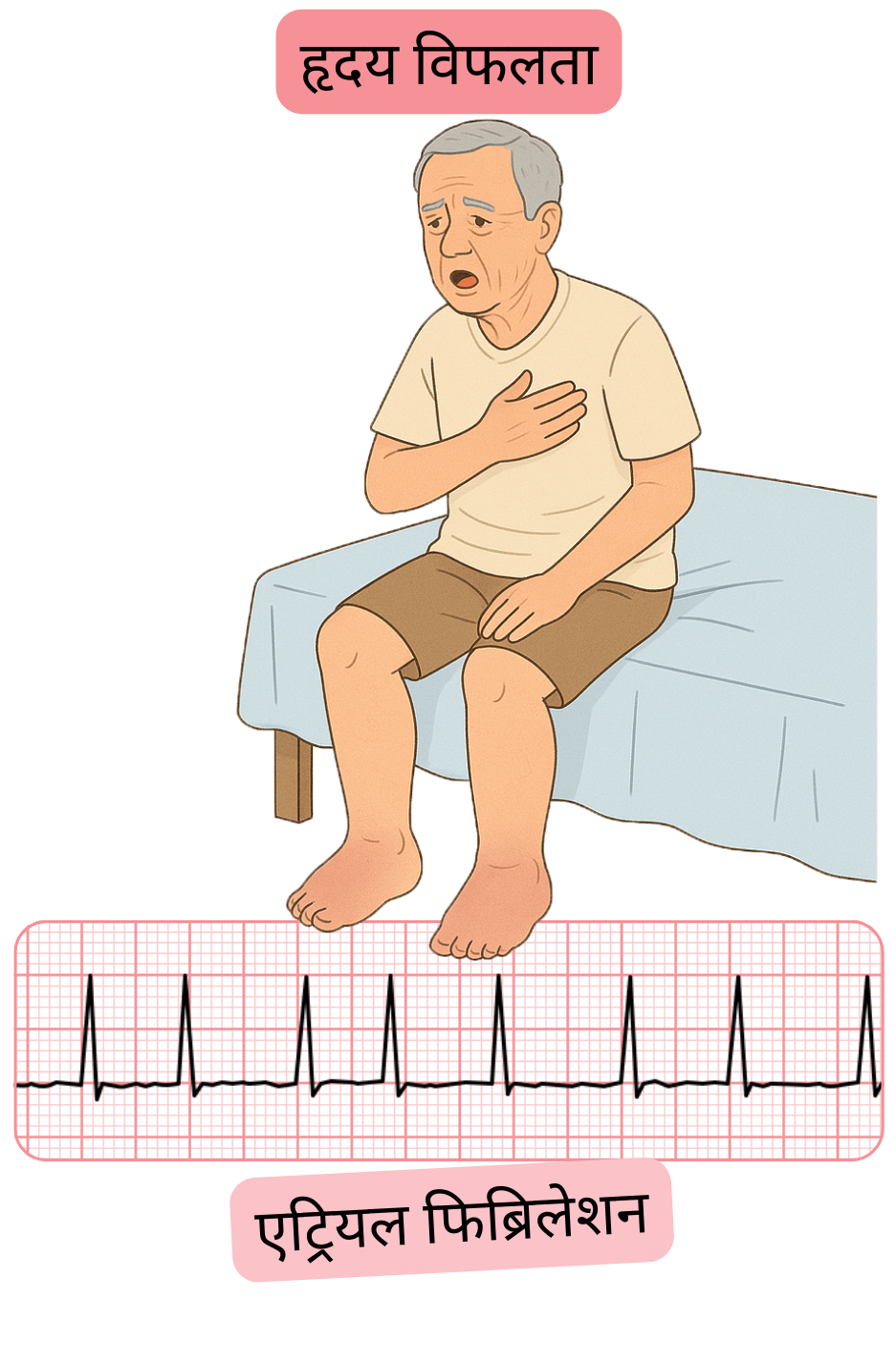
| हृदय विफलता | 30–40% | कई महीनों से वर्षों के बाद विकसित होती है, मुख्यतः पर्सिस्टेंट टैकी-AF (>100/min.) में। |
| टैकीकार्डिया-प्रेरित कार्डियोमायोपैथी | 10–20% | कई महीनों से वर्षों के बाद विकसित होती है, मुख्यतः पर्सिस्टेंट टैकी-AF में। पर्याप्त AF उपचार के बाद यह 3–6 महीनों में प्रत्यावर्ती (रिवर्सिबल) होती है। |
| संज्ञानात्मक डिस्फंक्शन / डिमेंशिया | 5–20% |
माइक्रोएम्बोलाइज़ेशन और कम सेरेब्रल परफ़्यूज़न के परिणामस्वरूप। मुख्यतः अपर्याप्त एंटीकॉग्युलेशन उपचार के साथ होता है। |
| इस्कीमिक स्ट्रोक, ट्रांज़िएंट इस्कीमिक अटैक | 1–20% | बाएँ एट्रियम से उत्पन्न थ्रोम्बोएम्बोलिज़्म के परिणामस्वरूप। जोखिम का आकलन CHA2DS2-VA स्कोर से किया जाता है। |
| रक्तस्राव | 2–4% | सबसे अधिक एंटीकॉग्युलेशन उपचार के ओवरडोज़ में होता है। वॉरफारिन का जोखिम NOAC की तुलना में अधिक होता है। |
| सिस्टमिक एम्बोलाइज़ेशन | 1–3% |
सबसे अधिक प्रभावित धमनियाँ:
|
| मायोकार्डियल इन्फार्क्शन | 1–2% | टैकी-AF के दौरान कोरोनरी इस्कीमिया या एम्बोलाइज़ेशन के परिणामस्वरूप। |
| इंट्राक्रेनियल हैमरेज | 0.5% | सबसे अधिक एंटीकॉग्युलेशन उपचार के ओवरडोज़ में होता है। वॉरफारिन का जोखिम NOAC की तुलना में अधिक होता है। |
NOAC – नॉन-विटामिन K ओरल एंटीकॉग्युलेन्ट (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
AF वाले रोगियों में, AF न होने वाले रोगियों की तुलना में मृत्यु-दर का जोखिम 2× अधिक होता है।
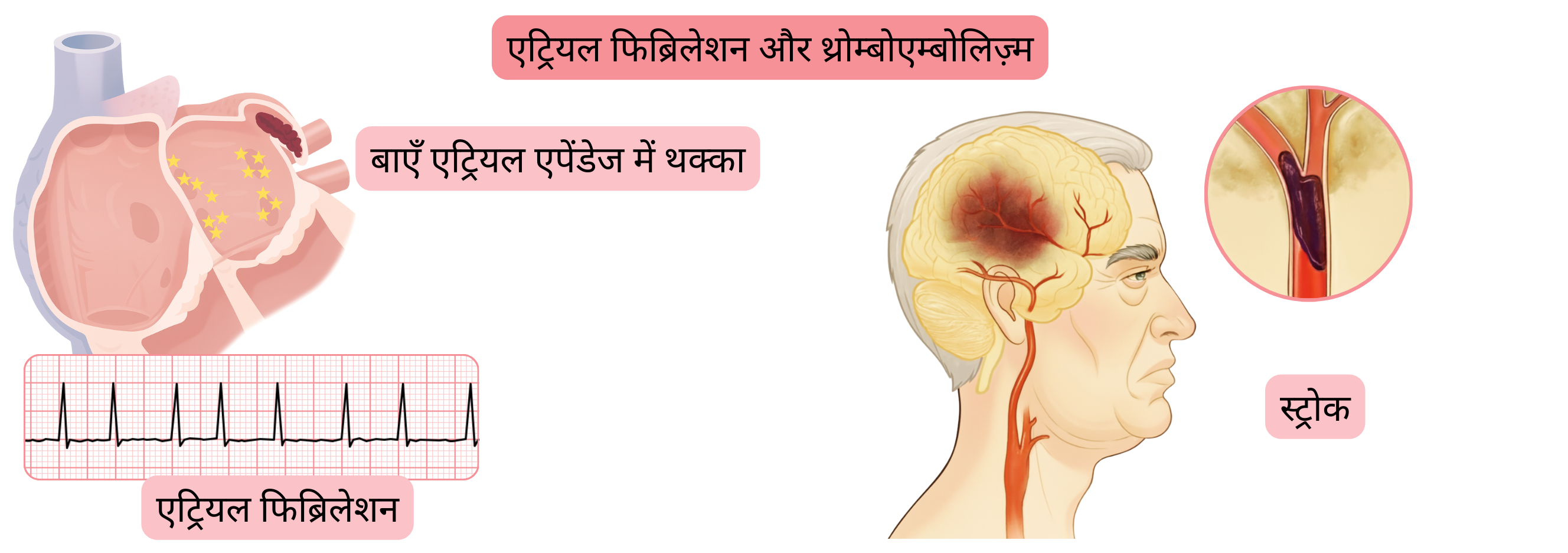
AF की सबसे गंभीर जटिलता इस्कीमिक स्ट्रोक है।
2001 में, CHADS2 स्कोर प्रस्तुत किया गया,
2009 में, CHA2DS2-VASc स्कोर प्रस्तुत किया गया,
2025 में, CHA2DS2-VA स्कोर का उपयोग प्रारंभ हुआ,
AF वाले रोगियों में (वर्गीकरण से स्वतंत्र: पैरॉक्सिज़्मल AF, पर्सिस्टेंट AF, परमानेंट AF), इस्कीमिक स्ट्रोक का जोखिम CHA2DS2-VA स्कोर से आंका जाता है।
| CHA2DS2-VA स्कोर के अनुसार एट्रियल फाइब्रिलेशन और स्ट्रोक जोखिम (प्रति 1 वर्ष) | ||
|---|---|---|
| CHA2DS2-VA स्कोर | स्ट्रोक जोखिम (NOAC के बिना) | स्ट्रोक जोखिम (NOAC के साथ) |
| 0 | 0.5 % | 0.2 % |
| 1 | 1.5 % | 0.5 % |
| 2 | 3 % | 1.0 % |
| 3 | 5 % | 1.8 % |
| 4 | 7 % | 2.6 % |
| 5 | 11 % | 3.9 % |
| 6 | 14 % | 5.4 % |
| 7 | 15 % | 5.1 % |
| 8 | 19 % | 6.8 % |
NOAC – नॉन-विटामिन K ओरल एंटीकॉग्युलेन्ट (Dabigatran, Rivaroxaban, Apixaban, Edoxaban). Stroke – सेरेब्रोवैस्कुलर एक्सिडेंट
ये दिशानिर्देश अनौपचारिक हैं और किसी भी पेशेवर हृदय रोग विशेषज्ञ संस्था द्वारा जारी आधिकारिक दिशानिर्देशों का प्रतिनिधित्व नहीं करते हैं। ये केवल शैक्षिक और सूचनात्मक उद्देश्यों के लिए हैं।
