

Vorhofflimmern (VHF) verursacht – unabhängig von der Einteilung nach Episoden (paroxysmal, persistierend, permanent) – Komplikationen, vor allem über folgende Mechanismen:
Thromboembolien
Antikoagulationstherapie
Mikroembolisation
Schnelle Kammerantwort
Atrioventrikuläre Asynchronie
Zerebrale Hypoperfusion
Strukturelles atriales Remodelling
Das Risiko schwerer Komplikationen beträgt <5 %, wenn der Patient adäquat gemäß dem SKC-Algorithmus behandelt wird.
Die häufigsten Komplikationen des VHF sind in der folgenden Tabelle dargestellt.
| Komplikationen des Vorhofflimmerns | ||
|---|---|---|
| Komplikation | Inzidenz | Beschreibung |
| Herzinsuffizienz | 30–40% | Entwickelt sich nach mehreren Monaten bis Jahren, vor allem bei persistierendem tachykardem VHF (>100/min.). |
| Tachykardieinduzierte Kardiomyopathie | 10–20% | Entwickelt sich nach mehreren Monaten bis Jahren, vor allem bei persistierendem tachykardem VHF. Nach adäquater VHF-Therapie ist sie innerhalb von 3–6 Monaten reversibel. |
| Kognitive Dysfunktion / Demenz | 5–20% |
Resultiert aus Mikroembolisation und verminderter zerebraler Perfusion. Tritt vor allem bei inadäquater Antikoagulationstherapie auf. |
| Ischämischer Schlaganfall, transitorische ischämische Attacke | 1–20% | Resultiert aus einer Thromboembolie aus dem linken Vorhof. Das Risiko wird mit dem CHA2DS2-VA-Score abgeschätzt. |
| Blutung | 2–4% | Tritt am häufigsten bei Überdosierung der Antikoagulationstherapie auf. Warfarin hat ein höheres Risiko als NOAK. |
| Systemische Embolisation | 1–3% |
Am häufigsten betroffene Arterien:
|
| Myokardinfarkt | 1–2% | Resultiert aus koronarer Ischämie während tachykardem VHF oder Embolisation. |
| Intrakranielle Blutung | 0.5% | Tritt am häufigsten bei Überdosierung der Antikoagulationstherapie auf. Warfarin hat ein höheres Risiko als NOAK. |
NOAK – direktes orales Antikoagulans (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
Patienten mit VHF haben ein 2× höheres Mortalitätsrisiko im Vergleich zu Patienten ohne VHF.
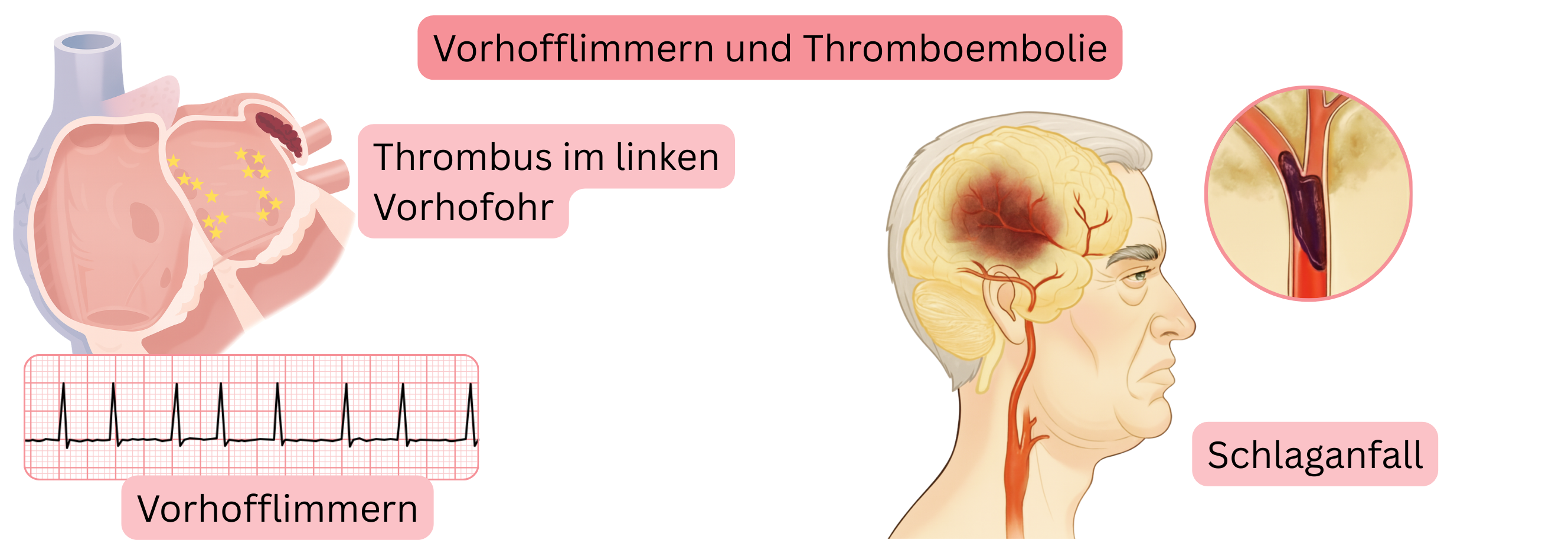
Die schwerwiegendste Komplikation des VHF ist der ischämische Schlaganfall.
2001 wurde der CHADS2-Score eingeführt,
2009 wurde der CHA2DS2-VASc-Score eingeführt,
Seit 2025 wird der CHA2DS2-VA-Score verwendet,
Das Risiko eines ischämischen Schlaganfalls bei Patienten mit VHF – unabhängig von der Klassifikation (paroxysmales, persistierendes, permanentes VHF) – wird mit dem CHA2DS2-VA-Score abgeschätzt.
| Vorhofflimmern und Schlaganfallrisiko nach CHA2DS2-VA-Score (pro 1 Jahr) | ||
|---|---|---|
| CHA2DS2-VA-Score | Schlaganfallrisiko (ohne NOAK) | Schlaganfallrisiko (mit NOAK) |
| 0 | 0.5 % | 0.2 % |
| 1 | 1.5 % | 0.5 % |
| 2 | 3 % | 1.0 % |
| 3 | 5 % | 1.8 % |
| 4 | 7 % | 2.6 % |
| 5 | 11 % | 3.9 % |
| 6 | 14 % | 5.4 % |
| 7 | 15 % | 5.1 % |
| 8 | 19 % | 6.8 % |
NOAK – direktes orales Antikoagulans (Dabigatran, Rivaroxaban, Apixaban, Edoxaban). Schlaganfall – zerebrovaskulärer Insult
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
