एट्रियल फाइब्रिलेशन में थ्रोम्बस और एंटीथ्रोम्बोटिक उपचार
निर्माण की प्रक्रिया के आधार पर, थ्रोम्बस को 2 प्रकारों में वर्गीकृत किया जाता है:
- प्लेटलेट थ्रोम्बस (जिसे तथाकथित श्वेत थ्रोम्बस कहा जाता है)
- फाइब्रिन थ्रोम्बस (जिसे तथाकथित लाल थ्रोम्बस कहा जाता है)
अलग हो चुके थ्रोम्बस को एम्बोलस कहा जाता है।
थ्रोम्बोएम्बोलिज़्म वह स्थिति है जिसमें थ्रोम्बस अपने मूल स्थान से अलग होकर रक्तप्रवाह में एम्बोलस के रूप में प्रवाहित होता है और तत्पश्चात शरीर के किसी अन्य स्थान पर एम्बोलिज़्म (वाहिका का अवरोध या संकुचन) उत्पन्न करता है।
प्लेटलेट थ्रोम्बस (तथाकथित श्वेत)
- रक्त वाहिकाओं के एंडोथेलियल क्षति के कारण विकसित होता है, प्रायः धमनियों में एथेरोस्क्लेरोटिक प्लाक के विघटन या फटने के बाद।
- क्षतिग्रस्त धमनी एंडोथेलियम के स्थान पर प्लेटलेट एकत्रित होकर थ्रोम्बस का मुख्य घटक बनाते हैं।
- प्रायः तीव्र कोरोनरी सिंड्रोम या नॉन-एम्बोलिक इस्केमिक स्ट्रोक (IS) का कारण बनता है।
- यह प्रकार का थ्रोम्बस एट्रियल फाइब्रिलेशन (AF) में बाएँ एट्रियल एपेंडेज में विकसित नहीं होता है।
फाइब्रिन थ्रोम्बस (तथाकथित लाल)
- शिराओं में या AF में बाएँ एट्रियल एपेंडेज में रक्त स्थिरता के कारण विकसित होता है।
- रक्त स्थिरता के दौरान कोएगुलेशन कैस्केड सक्रिय होता है और फाइब्रिन का निर्माण होता है, जो थ्रोम्बस का मुख्य घटक बनता है।
- यह प्रकार का थ्रोम्बस AF में विकसित होता है, प्रायः बाएँ एट्रियल एपेंडेज में।
- यदि यह अलग हो जाए, तो एम्बोलिक इस्केमिक स्ट्रोक उत्पन्न कर सकता है।
- प्रायः निचले अंगों की शिराओं में विकसित होता है।
- यह थ्रोम्बस प्रायः फेफड़ों में एम्बोलाइज़ होकर पल्मोनरी एम्बोलिज़्म उत्पन्न करता है।
| थ्रोम्बस की मूलभूत विशेषताएँ |
| विशेषता |
प्लेटलेट थ्रोम्बस (श्वेत) |
फाइब्रिन थ्रोम्बस (लाल) |
| निर्माण की प्रक्रिया |
- एथेरोस्क्लेरोटिक प्लाक का फटना
- धमनी एंडोथेलियम का विघटन
|
- शिराओं में रक्त स्थिरता
- AF में बाएँ एट्रियल एपेंडेज में स्थिरता
|
| नैदानिक अभिव्यक्ति |
- तीव्र कोरोनरी सिंड्रोम
- नॉन-एम्बोलिक इस्केमिक स्ट्रोक
|
- एम्बोलिक इस्केमिक स्ट्रोक
- निचले अंगों की डीप वेन थ्रोम्बोसिस
- पल्मोनरी एम्बोलिज़्म
|
| उपचार |
|
|
एंटीथ्रोम्बोटिक उपचार को 3 प्रकारों में विभाजित किया जाता है:
- एंटीप्लेटलेट उपचार
- एंटिकोआगुलेंट उपचार
- थ्रोम्बोलाइसिस
एंटीप्लेटलेट उपचार
- प्लेटलेट एकत्रीकरण को अवरोधित करता है, जिससे प्लेटलेट थ्रोम्बस के निर्माण की रोकथाम होती है।
- AF में थ्रोम्बस निर्माण की रोकथाम नहीं करता, क्योंकि AF में फाइब्रिन थ्रोम्बस विकसित होता है।
- सर्वाधिक उपयोग की जाने वाली औषधियाँ:
- एस्पिरिन, क्लोपिडोग्रेल, प्रासुग्रेल, टिकाग्रेलोर
एंटिकोआगुलेंट उपचार
- कोएगुलेशन फैक्टरों को अवरोधित करता है, जिससे फाइब्रिन निर्माण कम होता है; फाइब्रिन थ्रोम्बस के निर्माण की रोकथाम करता है।
- AF में थ्रोम्बस निर्माण की रोकथाम करता है, क्योंकि AF में फाइब्रिन थ्रोम्बस विकसित होता है (प्रायः बाएँ एट्रियल एपेंडेज में)।
- सर्वाधिक उपयोग की जाने वाली औषधियाँ:
- वारफारिन, NOAC (डैबिगैट्रान, रिवेरॉक्साबैन, एपिक्साबैन, एडॉक्साबैन)
- नॉन-वाल्वुलर AF में प्राथमिक NOAC एपिक्साबैन है
थ्रोम्बोलाइसिस
- फाइब्रिनोलाइसिस को सक्रिय करता है, जिससे पहले से बने थ्रोम्बस घुल जाते हैं।
- यह एक अत्यंत आक्रामक अंतःशिरा उपचार है जो 12–24 घंटे के भीतर थ्रोम्बस को घोल देता है।
- मुख्यतः फाइब्रिन थ्रोम्बस को घोलता है, प्लेटलेट थ्रोम्बस को नहीं।
- AF वाले रोगियों में तीव्र इस्केमिक स्ट्रोक में भी दिया जाता है,
- तंत्रिकीय लक्षणों की शुरुआत से 6 घंटे के भीतर।
- यह थ्रोम्बस निर्माण की रोकथाम के लिए या AF में बाएँ एट्रियल एपेंडेज में उपस्थित थ्रोम्बस को घोलने के लिए नहीं दिया जाता है।
- यदि AF और एपेंडेज में थ्रोम्बस वाले रोगी को थ्रोम्बोलाइसिस दिया जाए,
- तो थ्रोम्बस तीव्रता से घुलने लगेगा, अलग होगा और इस्केमिक स्ट्रोक उत्पन्न करेगा।
- सर्वाधिक उपयोग की जाने वाली औषधियाँ:
- अल्टेप्लेस, टेनेक्टेप्लेस, रेटेप्लेस
- थ्रोम्बोलाइसिस के प्रमुख प्रतिनिषेधों में शामिल हैं:
- पिछले 48 घंटों में NOAC का उपयोग
- वारफारिन उपचार के दौरान INR > 1.7
AF वाले रोगियों में थ्रोम्बोएम्बोलिज़्म की रोकथाम हेतु एंटिकोआगुलेंट उपचार दिया जाता है।
- एंटिकोआगुलेंट उपचार का संकेत CHA2DS2-VA स्कोर के अनुसार निर्धारित किया जाता है।
| एंटीथ्रोम्बोटिक उपचार और एट्रियल फाइब्रिलेशन |
क्लास |
| AF में थ्रोम्बोएम्बोलिज़्म की रोकथाम के लिए एंटिकोआगुलेंट उपचार (एंटीप्लेटलेट उपचार नहीं) की अनुशंसा की जाती है। एंटिकोआगुलेंट उपचार का संकेत CHA2DS2-VA स्कोर के अनुसार निर्धारित किया जाता है। |
I |
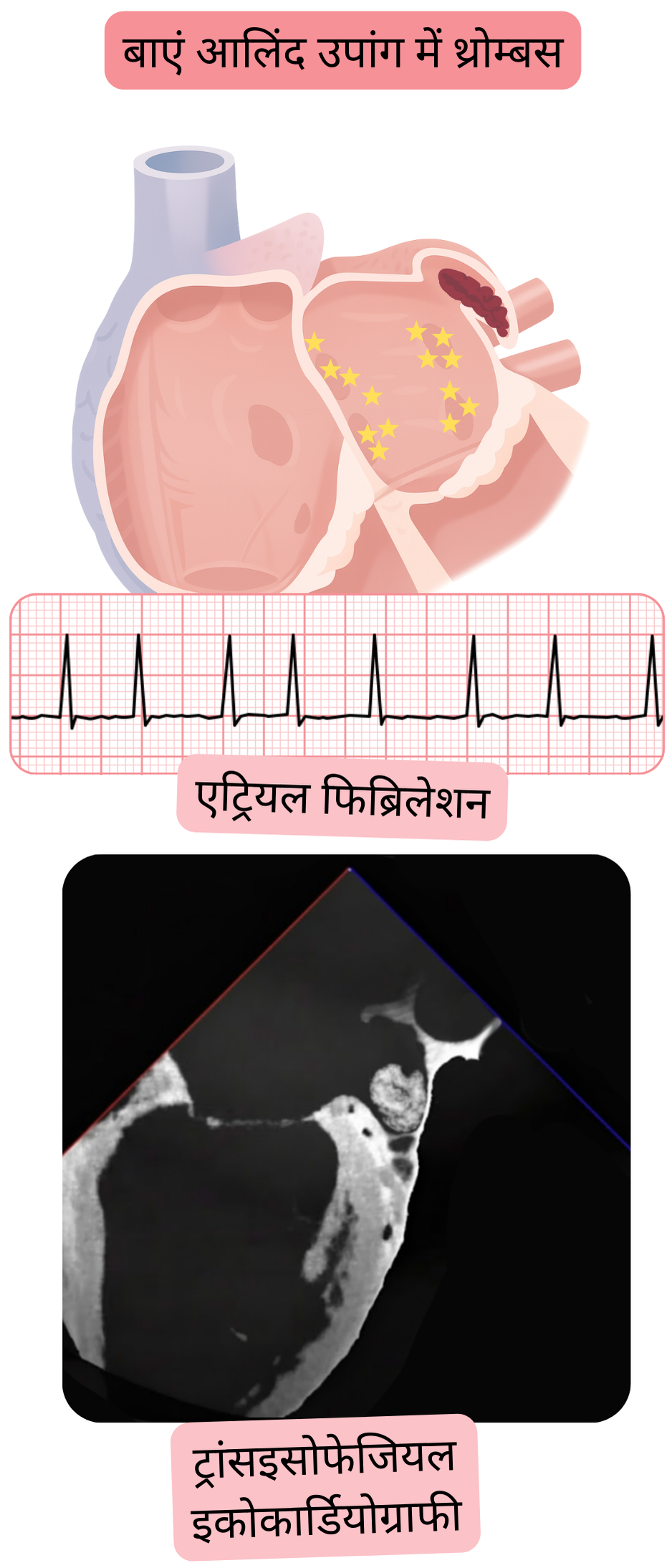
AF में थ्रोम्बस प्रायः बाएँ एट्रियल एपेंडेज (LAA) में विकसित होता है,
- क्योंकि LAA संकीर्ण और गहरा होता है, “पाउच” के समान, जहाँ AF में रक्त स्थिरता विकसित होती है।
- LAA का सामान्य आयतन 5–10 ml; AF में 10–20 ml
- थ्रोम्बस निर्माण का जोखिम CHA2DS2-VA स्कोर द्वारा आंका जा सकता है।
- मुख्य समस्या यह है कि यह थ्रोम्बस प्रायः सेरेब्रल धमनियों में एम्बोलाइज़ होकर इस्केमिक स्ट्रोक उत्पन्न करता है।
दायाँ एट्रियल एपेंडेज चौड़ा और उथला होता है,
- अतः AF में इस एपेंडेज में रक्त स्थिरता न्यूनतम होती है।
- AF में दाएँ एट्रियल एपेंडेज में थ्रोम्बस निर्माण का जोखिम <1% है।
- हालाँकि, यह थ्रोम्बस फेफड़ों में एम्बोलाइज़ होता है, जिसके परिणाम इतने घातक नहीं होते।
पैराडॉक्सिकल एम्बोलाइज़ेशन एक दुर्लभ स्थिति है जिसमें हृदय के दाएँ भाग से थ्रोम्बस या एम्बोलस अंतः-/बाह्य-हृदय दोष के माध्यम से सिस्टमिक परिसंचरण में प्रवेश करता है:
- पेटेंट फॉरामेन ओवेल
- जनसंख्या के 25% में उपस्थित
- वेंट्रिकुलर सेप्टल डिफेक्ट
- जन्मजात हृदय रोग (जो 1/1000 व्यक्तियों को प्रभावित करता है) वाले 30–60% रोगियों में उपस्थित
- एट्रियल सेप्टल डिफेक्ट
- जन्मजात हृदय रोग (जो 1/1000 व्यक्तियों को प्रभावित करता है) वाले 10% रोगियों में उपस्थित
- पल्मोनरी आर्टेरियोवेनस मालफॉर्मेशन (पल्मोनरी आर्टरी और बाएँ एट्रियम में पल्मोनरी वेन्स के बीच संचार)
- 2/100 000 व्यक्तियों में उपस्थित
पैराडॉक्सिकल एम्बोलाइज़ेशन में AF में इस्केमिक स्ट्रोक हो सकता है,
- और थ्रोम्बस बाएँ एट्रियल एपेंडेज से नहीं बल्कि निचले अंगों की शिरापरक प्रणाली से उत्पन्न हो सकता है।
- ये अत्यंत दुर्लभ स्थितियाँ हैं।



