| Características básicas de los trombos |
| Característica |
Trombo plaquetario (blanco) |
Trombo de fibrina (rojo) |
| Mecanismo de formación |
- Rotura de una placa aterosclerótica
- Disrupción del endotelio arterial
|
- Estasis sanguínea en las venas
- Estasis en la orejuela auricular izquierda en la FA
|
| Manifestación clínica |
- Síndrome coronario agudo
- Ictus isquémico no embólico
|
- Ictus isquémico embólico
- Trombosis venosa profunda de las extremidades inferiores
- Embolia pulmonar
|
| Tratamiento |
- Terapia antiagregante plaquetaria
|
|
La terapia antitrombótica se divide en 3 tipos:
- Terapia antiagregante plaquetaria
- Terapia anticoagulante
- Trombólisis
Terapia antiagregante plaquetaria
- Inhibe la agregación plaquetaria, previniendo así la formación de un trombo plaquetario.
- No previene la formación de trombos en la FA, porque en la FA se desarrolla un trombo de fibrina.
- Fármacos más utilizados:
- Ácido acetilsalicílico, Clopidogrel, Prasugrel, Ticagrelor
Terapia anticoagulante
- Inhibe los factores de la coagulación, reduciendo así la formación de fibrina; previene la formación de un trombo de fibrina.
- Previene la formación de trombos en la FA, porque en la FA se desarrolla un trombo de fibrina (con mayor frecuencia en la orejuela auricular izquierda).
- Fármacos más utilizados:
- Warfarina, ACOD (Dabigatrán, Rivaroxabán, Apixabán, Edoxabán)
- El ACOD preferido en la FA no valvular es Apixabán
Trombólisis
- Activa la fibrinólisis, que disuelve los trombos ya existentes.
- Es una terapia intravenosa muy agresiva que disuelve un trombo en 12–24 horas.
- Disuelve principalmente el trombo de fibrina, no el trombo plaquetario.
- También se administra en el ictus isquémico agudo en pacientes con FA,
- dentro de las 6 horas desde el inicio de los síntomas neurológicos.
- No se administra como prevención de la formación de trombos ni para disolver un trombo en la orejuela auricular izquierda en la FA.
- Si un paciente con FA y un trombo en la orejuela recibiera trombólisis,
- el trombo comenzaría a disolverse rápidamente, se desprendería y causaría un ictus isquémico.
- Fármacos más utilizados:
- Alteplasa, Tenecteplasa, Reteplasa
- Las principales contraindicaciones para la trombólisis incluyen:
- Uso de ACOD en las últimas 48 horas
- INR durante tratamiento con Warfarina > 1,7
En pacientes con FA, la terapia anticoagulante se administra para la prevención del tromboembolismo.
- La terapia anticoagulante está indicada según la puntuación CHA2DS2-VA.
| Terapia antitrombótica y fibrilación auricular |
Clase |
| Para la prevención del tromboembolismo en la FA, se recomienda terapia anticoagulante (no terapia antiagregante plaquetaria). La terapia anticoagulante está indicada según la puntuación CHA2DS2-VA. |
I |
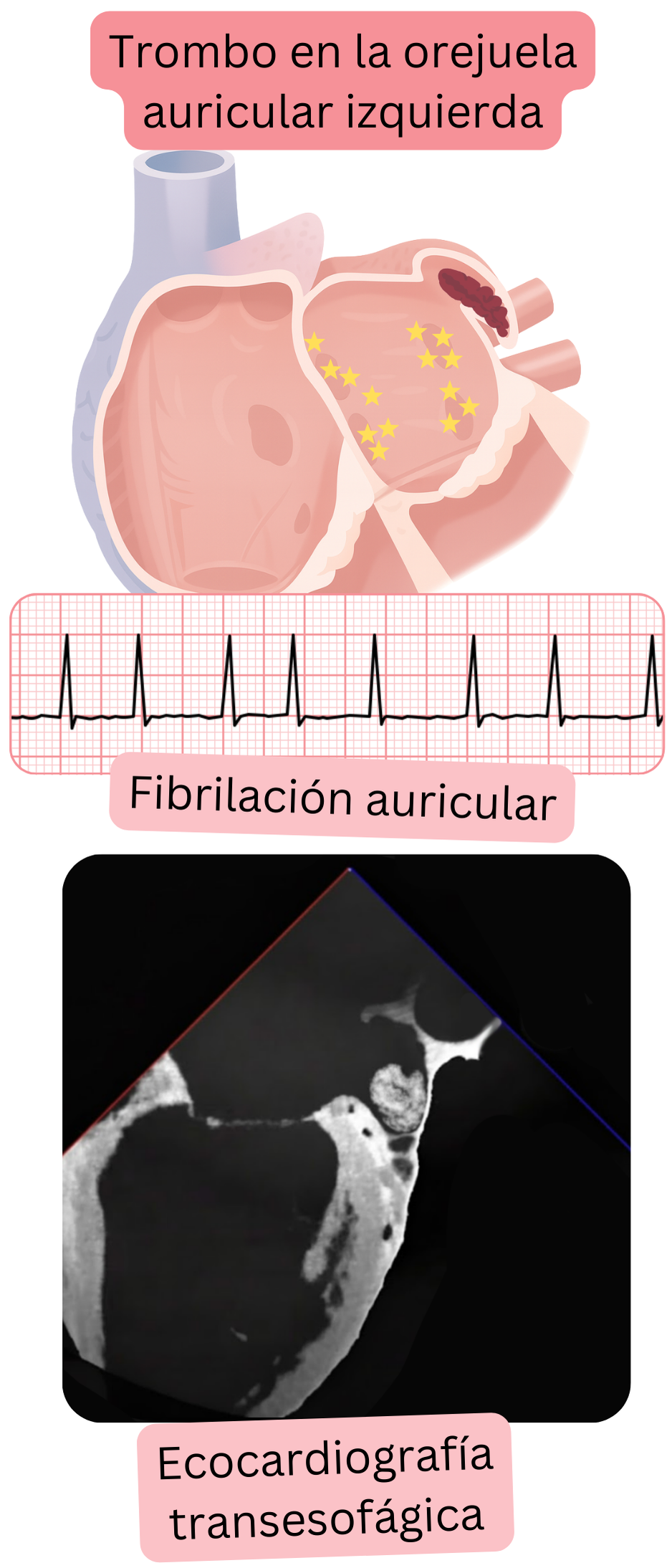
En la FA, el trombo se desarrolla con mayor frecuencia en la orejuela auricular izquierda (LAA),
- porque la LAA es estrecha y profunda, similar a una “bolsa” donde se desarrolla estasis sanguínea en la FA.
- El volumen estándar de la LAA es 5–10 ml; en la FA 10–20 ml
- El riesgo de formación de trombo puede calcularse mediante la puntuación CHA2DS2-VA.
- El principal problema es que este trombo emboliza con mayor frecuencia hacia las arterias cerebrales y causa ictus isquémico.
La orejuela auricular derecha es amplia y poco profunda,
- por lo tanto, la estasis sanguínea en la FA en esta orejuela es mínima.
- El riesgo de formación de trombo en la orejuela auricular derecha en la FA es <1%.
- Sin embargo, este trombo emboliza hacia los pulmones, lo que no tiene consecuencias tan fatales.
La embolización paradójica es una situación rara en la que un trombo o émbolo del lado derecho del corazón pasa a la circulación sistémica a través de un defecto intra-/extracardíaco:
- Foramen oval permeable
- Presente en el 25% de la población
- Defecto del tabique ventricular
- Presente en el 30–60% de los pacientes con cardiopatía congénita (que afecta a 1/1000 personas)
- Defecto del tabique auricular
- Presente en el 10% de los pacientes con cardiopatía congénita (que afecta a 1/1000 personas)
- Malformación arteriovenosa pulmonar (conexión entre la arteria pulmonar y las venas pulmonares en la aurícula izquierda)
- Presente en 2/100 000 personas
En la embolización paradójica, puede producirse un ictus isquémico en la FA,
- y el trombo puede no originarse en la orejuela auricular izquierda, sino en el sistema venoso de las extremidades inferiores.
- Se trata de situaciones muy raras.