| Caractéristiques fondamentales des thrombi |
| Caractéristique |
Thrombus plaquettaire (blanc) |
Thrombus fibrineux (rouge) |
| Mécanisme de formation |
- Rupture d’une plaque d’athérosclérose
- Lésion de l’endothélium artériel
|
- Stase sanguine dans les veines
- Stase dans l’appendice auriculaire gauche en cas de FA
|
| Manifestation clinique |
- Syndrome coronarien aigu
- AVC ischémique non embolique
|
- AVC ischémique embolique
- Thrombose veineuse profonde des membres inférieurs
- Embolie pulmonaire
|
| Traitement |
- Traitement antiagrégant plaquettaire
|
|
Le traitement antithrombotique est divisé en 3 types :
- Traitement antiagrégant plaquettaire
- Traitement anticoagulant
- Thrombolyse
Traitement antiagrégant plaquettaire
- Inhibe l’agrégation plaquettaire, empêchant ainsi la formation d’un thrombus plaquettaire.
- Ne prévient pas la formation de thrombus en cas de FA, car en cas de FA il s’agit d’un thrombus fibrineux.
- Médicaments les plus utilisés :
- Aspirine, Clopidogrel, Prasugrel, Ticagrelor
Traitement anticoagulant
- Inhibe les facteurs de coagulation, réduisant ainsi la formation de fibrine ; prévient la formation d’un thrombus fibrineux.
- Prévient la formation de thrombus en cas de FA, car en cas de FA il se développe un thrombus fibrineux (le plus souvent dans l’appendice auriculaire gauche).
- Médicaments les plus utilisés :
- Warfarine, AOD (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
- L’AOD privilégié en cas de FA non valvulaire est l’Apixaban
Thrombolyse
- Active la fibrinolyse, ce qui dissout les thrombi déjà constitués.
- Il s’agit d’un traitement intraveineux très agressif qui dissout un thrombus en 12–24 heures.
- Dissout principalement les thrombi fibrineux, et non les thrombi plaquettaires.
- Elle est également administrée en cas d’AVC ischémique aigu chez les patients en FA,
- dans les 6 heures suivant le début des symptômes neurologiques.
- Elle n’est pas administrée en prévention de la formation de thrombus ni pour dissoudre un thrombus dans l’appendice auriculaire gauche en cas de FA.
- Si un patient en FA avec un thrombus dans l’appendice recevait une thrombolyse,
- le thrombus commencerait à se dissoudre rapidement, se détacherait et provoquerait un AVC ischémique.
- Médicaments les plus utilisés :
- Alteplase, Tenecteplase, Reteplase
- Les principales contre-indications à la thrombolyse comprennent :
- Utilisation d’un AOD dans les 48 dernières heures
- INR sous traitement par Warfarine > 1,7
Chez les patients en FA, un traitement anticoagulant est administré pour la prévention de la thromboembolie.
- Le traitement anticoagulant est indiqué selon le score CHA2DS2-VA.
| Traitement antithrombotique et fibrillation atriale |
Classe |
| Pour la prévention de la thromboembolie en cas de FA, un traitement anticoagulant (et non un traitement antiagrégant plaquettaire) est recommandé. Le traitement anticoagulant est indiqué selon le score CHA2DS2-VA. |
I |
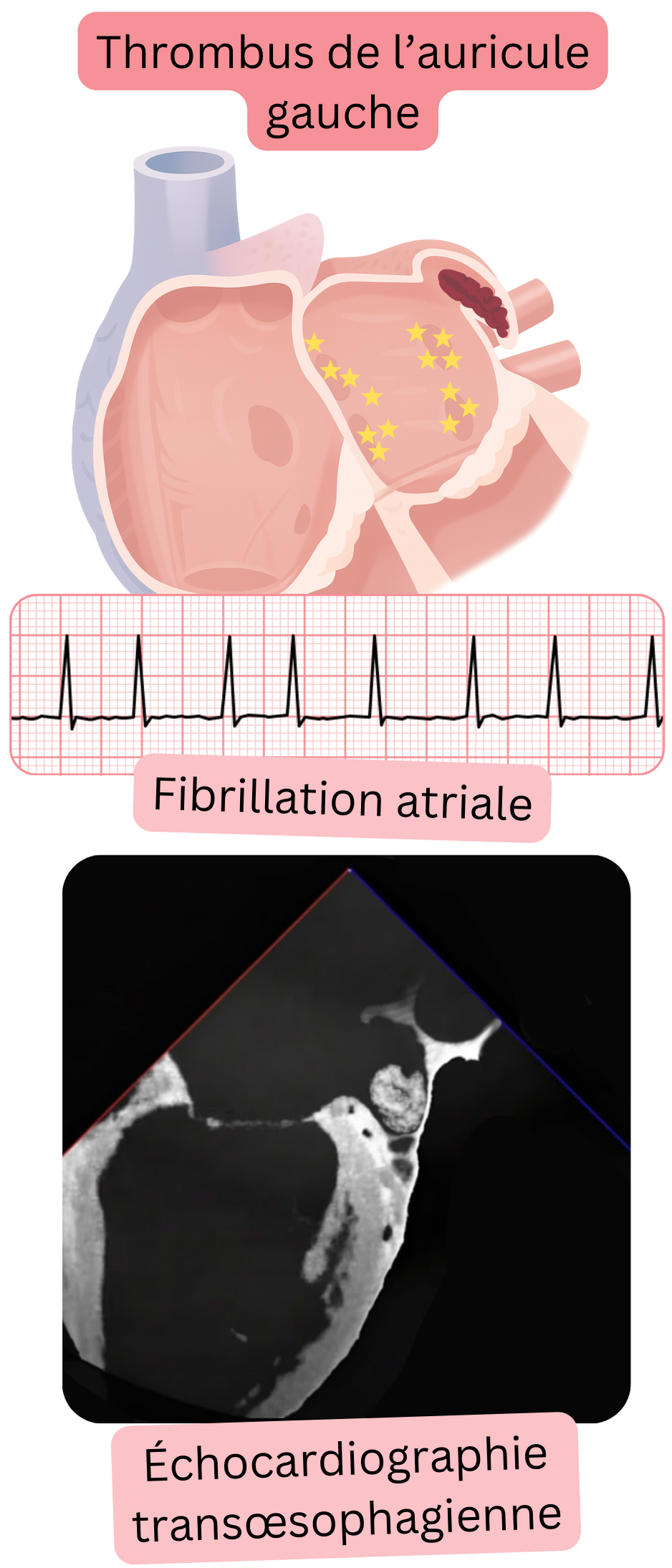
En cas de FA, le thrombus se développe le plus souvent dans l’appendice auriculaire gauche (LAA),
- car le LAA est étroit et profond, ressemblant à une « poche » où se développe une stase sanguine en cas de FA.
- Le volume standard du LAA est de 5–10 ml ; en cas de FA 10–20 ml
- Le risque de formation de thrombus peut être estimé à l’aide du score CHA2DS2-VA.
- Le principal problème est que ce thrombus embolise le plus souvent vers les artères cérébrales et provoque un AVC ischémique.
L’appendice auriculaire droit est large et peu profond,
- par conséquent, la stase sanguine en cas de FA dans cet appendice est minimale.
- Le risque de formation de thrombus dans l’appendice auriculaire droit en cas de FA est <1 %.
- Cependant, ce thrombus embolise vers les poumons, ce qui n’entraîne pas des conséquences aussi fatales.
L’embolisation paradoxale est une situation rare dans laquelle un thrombus ou un embol provenant du cœur droit passe dans la circulation systémique à travers un défaut intra-/extracardiaque :
- Foramen ovale perméable
- Présent chez 25 % de la population
- Communication interventriculaire
- Présente chez 30–60 % des patients atteints de cardiopathie congénitale (qui touche 1/1000 personnes)
- Communication interauriculaire
- Présente chez 10 % des patients atteints de cardiopathie congénitale (qui touche 1/1000 personnes)
- Malformation artérioveineuse pulmonaire (connexion entre l’artère pulmonaire et les veines pulmonaires dans l’oreillette gauche)
- Présente chez 2/100 000 personnes
En cas d’embolisation paradoxale, un AVC ischémique peut survenir en cas de FA,
- et le thrombus peut ne pas provenir de l’appendice auriculaire gauche mais du système veineux des membres inférieurs.
- Il s’agit de situations très rares.