Los siguientes conceptos y principios son clave para el tratamiento farmacológico antiarrítmico de la fibrilación auricular (FA):
- Potencial de acción
- Potencial de acción nodal
- Potencial de acción no nodal
- Fármacos antiarrítmicos dependientes del uso (Clase IC – Propafenona, Flecainida)
- Fármacos antiarrítmicos con dependencia inversa del uso (Clase III – Sotalol – el más potente, Amiodarona, Dronedarona)
- Periodo refractario efectivo (Clase III y IA)
- Sistema nervioso autónomo
- Sistema nervioso simpático (Clase II – betabloqueantes)
- Sistema nervioso parasimpático (Digoxina)
Potencial de acción
- Cada cardiomiocito del corazón presenta una diferencia de potencial eléctrico entre las caras externa e interna de la membrana.
- Este voltaje se origina por las diferentes concentraciones iónicas (principalmente Na⁺, K⁺ y Ca²⁺) a ambos lados de la membrana
- y por su permeabilidad selectiva mantenida por la Na⁺/K⁺-ATPasa.
- Durante el ciclo cardíaco, los iones se desplazan a través de la membrana y el voltaje eléctrico cambia en consecuencia.
- El cambio del voltaje eléctrico durante el ciclo cardíaco se representa mediante la curva del potencial de acción (PA).
- El PA se origina espontáneamente en el nodo SA y posteriormente se propaga a través de los cardiomiocitos adyacentes hacia las aurículas.

Potencial de acción nodal
- También denominado potencial de acción marcapasos (PA).
- Está presente en el nodo SA y en el nodo AV, por lo que se denomina PA nodal.
- Se origina espontáneamente, es decir, se produce despolarización espontánea repetida.
- La despolarización espontánea está mediada por corrientes If, durante las cuales los iones Na⁺ atraviesan la membrana.
- Es un PA lento porque los iones Ca²⁺ atraviesan la membrana lentamente durante la despolarización.
- Tiene un inicio lento (despolarización) pero una duración corta, por lo que se genera un nuevo PA relativamente rápido.
- Presenta 3 fases (4, 0, 3), durante las cuales determinados iones atraviesan la membrana en cada fase.
| Potencial de acción nodal y fármacos antiarrítmicos |
| Fármaco |
Clase |
Mecanismo |
Nodo SA |
Nodo AV |
| β-bloqueantes |
II |
↓ tono simpático |
↓ frecuencia |
↓ conducción |
| Bloqueadores de Ca |
IV |
Bloqueo de Ca²⁺ |
↓ frecuencia |
↓ conducción |
| Digoxina |
– |
↑ tono parasimpático |
↓ frecuencia |
↓ conducción |
| Ivabradina |
– |
Bloqueo If |
↓ frecuencia |
– |

Potencial de acción no nodal
- También denominado potencial de acción no marcapasos (PA).
- Está presente en el miocardio de trabajo de aurículas, ventrículos y en las fibras de Purkinje.
- No se despolariza espontáneamente; requiere un PA procedente de un cardiomiocito adyacente para activarse.
- Es rápido porque los iones Na⁺ atraviesan la membrana rápidamente durante la despolarización.
- Presenta 5 fases (0, 1, 2, 3, 4), durante las cuales determinados iones atraviesan la membrana en cada fase.
| Potencial de acción no nodal (PA) y fármacos antiarrítmicos |
| Fármaco |
Clase |
Mecanismo |
PA |
ECG (QRS/QT) |
| Quinidina, Procainamida, Disopiramida |
I A |
Bloqueo de canales de Na⁺ + K⁺ |
↑ PA |
↑ QT |
| Lidocaína, Mexiletina |
I B |
Bloqueo de canales de Na⁺ (tejido isquémico) |
↓ PA |
↓ QT |
| Flecainida, Propafenona |
I C |
Bloqueo potente de canales de Na⁺ |
≈ PA |
↑ QRS, QT ≈ |
| Amiodarona, Sotalol, Dronedarona |
III |
Bloqueo de canales de K⁺ |
↑ PA |
↑ QT |
El PA no nodal se propaga progresivamente desde el nodo SA a través del miocardio auricular, y la despolarización auricular (fase 0) se observa en el ECG como la onda P. La onda de despolarización atraviesa las aurículas en < 100 ms; por tanto, la duración de la onda P es < 100 ms.
El PA no nodal se propaga desde las aurículas a través del nodo AV hacia las fibras de Purkinje y los ventrículos. La despolarización ventricular (fase 0) se observa en el ECG como el complejo QRS. La onda de despolarización atraviesa los ventrículos en < 110 ms; por tanto, la duración del QRS es < 110 ms.

Periodo refractario efectivo (PRE)
- Tiempo desde el inicio de la despolarización (fase 0) hasta casi el final de la repolarización (fase 3)
- Durante el PRE no puede producirse una nueva despolarización, es decir, un potencial de acción adicional en los cardiomiocitos,
- porque los canales de Na⁺ deben regresar al estado de reposo tras la despolarización antes de poder activarse de nuevo.
- La duración del PRE se refleja en el ECG como el intervalo QT.
- El intervalo QT representa la duración del PA no nodal
- El PRE (intervalo QT) se prolonga principalmente por los fármacos antiarrítmicos de Clase IA y Clase III,
- porque bloquean los canales de K⁺ y, por tanto, enlentecen la repolarización.
- Un PRE más prolongado implica que el miocardio permanece no excitable durante más tiempo, lo que impide la rápida repropagación de los impulsos
- reduciendo así la frecuencia ventricular máxima durante la FA taquicárdica y
- previniendo el fenómeno de reentrada.
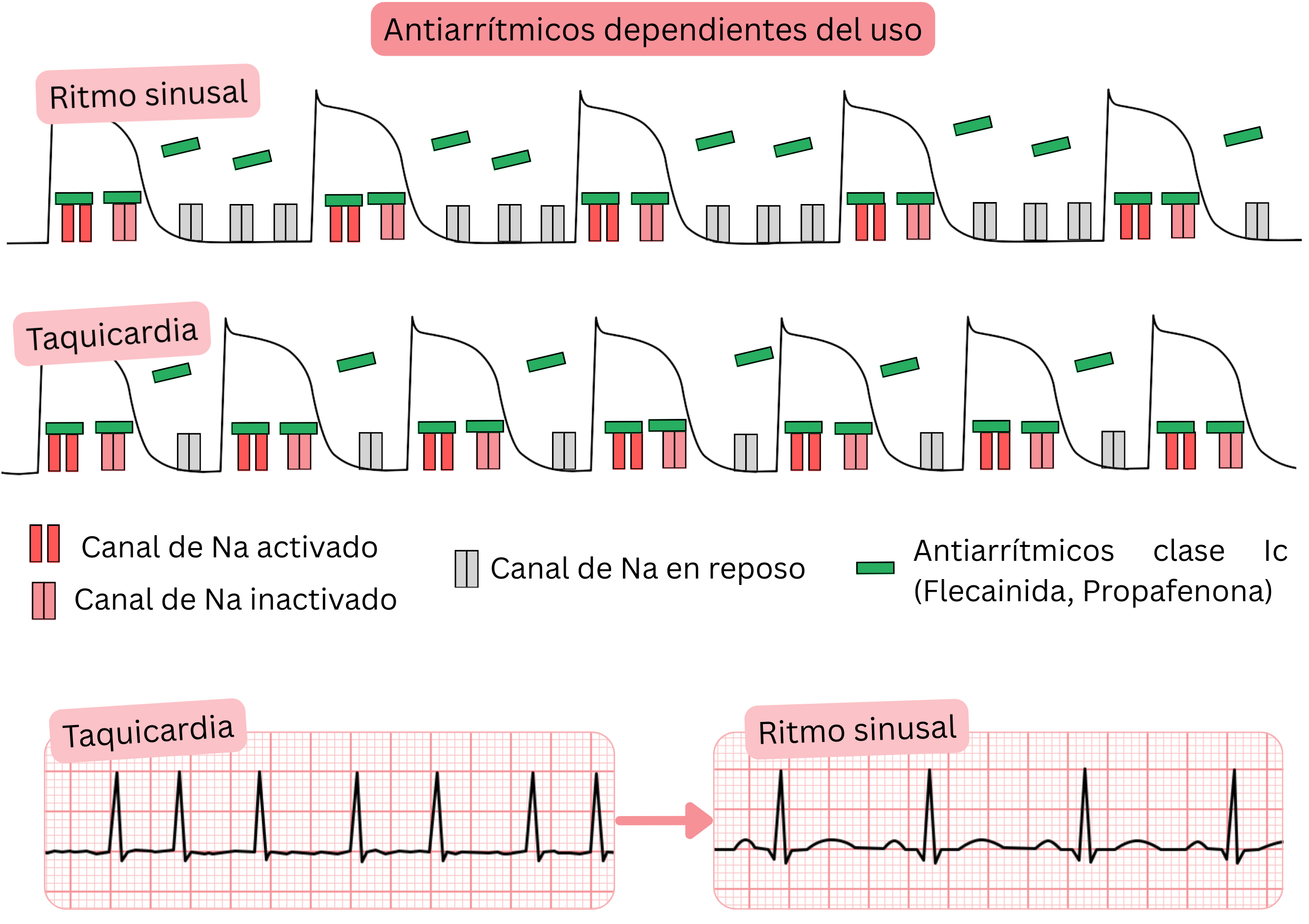
Fármacos antiarrítmicos dependientes del uso
- La dependencia del uso se refiere a fármacos antiarrítmicos que se unen a los canales iónicos
- con mayor intensidad a frecuencias cardíacas elevadas (> 90/min)
- Incluye los fármacos antiarrítmicos de Clase IC (Propafenona, Flecainida), que en la FA se utilizan para:
- cardioversión farmacológica de FA taquicárdica (> 100/min) a ritmo sinusal
- mantenimiento del ritmo sinusal (control del ritmo)
- Mecanismo de acción (fármacos antiarrítmicos dependientes del uso):
- Se unen preferentemente a los canales de Na⁺ activados e inactivados
- Frecuencia cardíaca elevada (> 90/min) → mayor grado de bloqueo (dependencia del uso)
- Durante la taquicardia, la diástole (fase 4 del potencial de acción) se acorta,
- por lo que los canales de Na⁺ permanecen más tiempo en estado activado o inactivado
- los fármacos antiarrítmicos de Clase IC permanecen por tanto unidos más tiempo a los canales de Na⁺ → mayor efecto acumulativo.
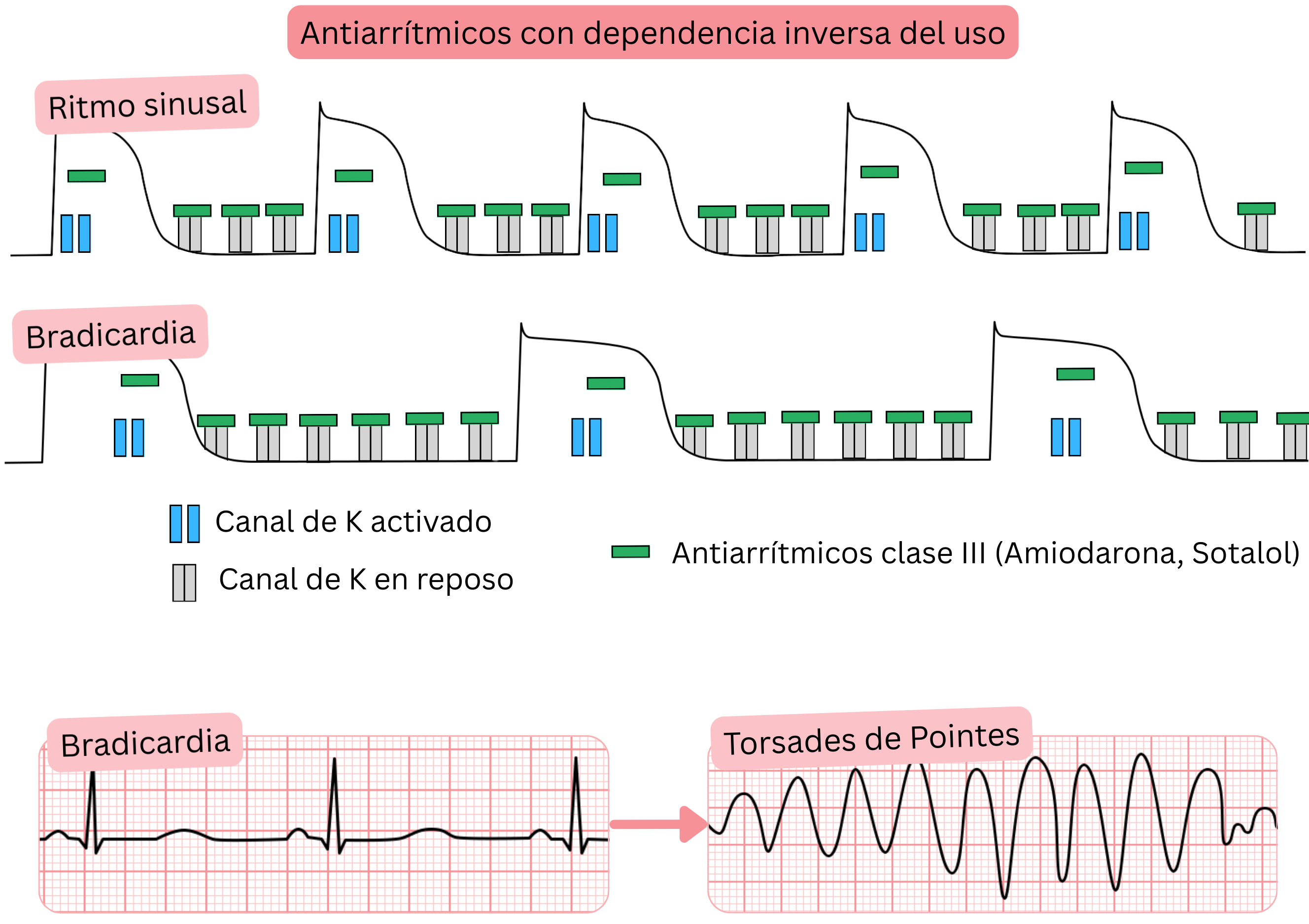
Fármacos antiarrítmicos con dependencia inversa del uso
- La dependencia inversa del uso se refiere a fármacos antiarrítmicos que se unen a los canales iónicos
- con mayor intensidad a frecuencias cardíacas bajas (< 90/min)
- Incluye los fármacos antiarrítmicos de Clase III (Sotalol – el más potente, Amiodarona, Dronedarona)
- En la FA se utilizan para:
- mantenimiento del ritmo sinusal (control del ritmo)
- Mecanismo de acción (fármacos antiarrítmicos con dependencia inversa del uso):
- Se unen preferentemente a los canales de K⁺ (fase 4) y los bloquean
- Posteriormente, los canales de K⁺ quedan bloqueados también en la fase 3, lo que produce prolongación del intervalo QT
- Frecuencia cardíaca baja (bradicardia) → mayor grado de bloqueo (dependencia inversa del uso)
- A frecuencias cardíacas más lentas, la diástole (fase 4) y todo el potencial de acción (fase 3) se prolongan
| Dependencia del uso y dependencia inversa del uso de fármacos antiarrítmicos |
| Clase |
Fármacos antiarrítmicos |
Mecanismo |
Tipo |
Efecto en el ECG |
Cuándo suspender |
| I A |
Quinidina,
procainamida,
disopiramida |
Bloqueo de canales de Na⁺ y K⁺ |
Dependencia del uso |
↑ QT;
↑ QRS/PR (± leve) |
QTc > 500 ms o
ΔQTc > 60 ms;
QRS ↑ ≥ 25 % o
> 120 – 130 ms |
| I B |
Lidocaína,
mexiletina |
Bloqueo de canales de Na⁺ (tejido isquémico) |
Dependencia del uso |
↓ QT;
QRS ≈;
PR ≈ |
QRS ↑ ≥ 25 % respecto al basal
o BR |
| I C |
Flecainida,
propafenona |
Bloqueo potente de canales de Na⁺ |
Dependencia del uso |
↑ QRS;
QT ≈;
PR ≈/↑ |
QRS ↑ ≥ 25 % o
> 120 – 130 ms;
PR > 240 ms;
nuevo BR/bloqueo AV |
| III |
Sotalol,
dofetilida,
ibutilida |
Bloqueo de canales de K⁺ |
Dependencia inversa del uso |
↑ QT (riesgo de TdP con FC < 50/min) |
QTc > 500 ms o ΔQTc > 60 ms;
FC < 50 – 60/min |
| III |
Amiodarona |
Bloqueo de canales de K⁺, Na⁺, Ca²⁺ + β-bloqueo |
Dependencia inversa del uso (leve) |
↑ QT (leve);
± ↑ PR/QRS |
QTc > 500 ms;
FC < 50/min;
bloqueo AV, BR |
| III |
Dronedarona |
Bloqueo de canales de K⁺, Na⁺, Ca²⁺ + β-bloqueo (más débil) |
Dependencia inversa del uso (leve) |
↑ QT (leve) |
QTc > 500 ms;
FC < 50/min;
bloqueo AV, BR |
BR – bloqueo de rama (BRD o BRI), TdP – Torsades de Pointes
El sistema nervioso autónomo tiene dos componentes principales y opuestos:
- Sistema nervioso simpático
- Sistema nervioso parasimpático

Sistema nervioso simpático
- Los principales mediadores del sistema nervioso simpático son las catecolaminas, que se unen a receptores adrenérgicos
- Catecolaminas (adrenalina, noradrenalina, dopamina)
- Receptores adrenérgicos (α1, α2, β1, β2, β3)
- Para los fármacos antiarrítmicos, los receptores beta son especialmente relevantes:
- β1 – localizados en el corazón, predominantemente en el nodo SA y en menor medida en el nodo AV
- β2 – localizados en bronquios, pulmones y vasos
- El sistema nervioso simpático es el principal objetivo de los fármacos antiarrítmicos de Clase II (betabloqueantes)

Sistema nervioso parasimpático
- El principal nervio parasimpático es el nervio vago
- Inerva pupilas, glándulas salivales, bronquios, tracto gastrointestinal, vejiga urinaria y corazón
- En el corazón, el vago inerva predominantemente el nodo AV y en menor medida el nodo SA; también inerva el miocardio auricular y mínimamente los ventrículos
- El nodo SA está inervado a través del vago derecho
- El nodo AV está inervado a través del vago izquierdo
- por lo tanto, para la terminación de taquicardia supraventricular (AVNRT, AVRT), el masaje del seno carotídeo izquierdo es más eficaz.
- El sistema nervioso parasimpático está influido principalmente por la digoxina
| Sistema nervioso autónomo y fármacos antiarrítmicos |
| Fármacos |
Efecto sobre el sistema nervioso |
Mecanismo |
Efecto |
| β-bloqueantes |
Inhiben el tono simpático |
Bloqueo de receptores β1 (± β2) |
↓ frecuencia SA; ↓ conducción AV |
| Digoxina |
Estimula el tono parasimpático |
↑ tono vagal |
↓ conducción AV; ± ↓ frecuencia SA |









