

Klassifikation:
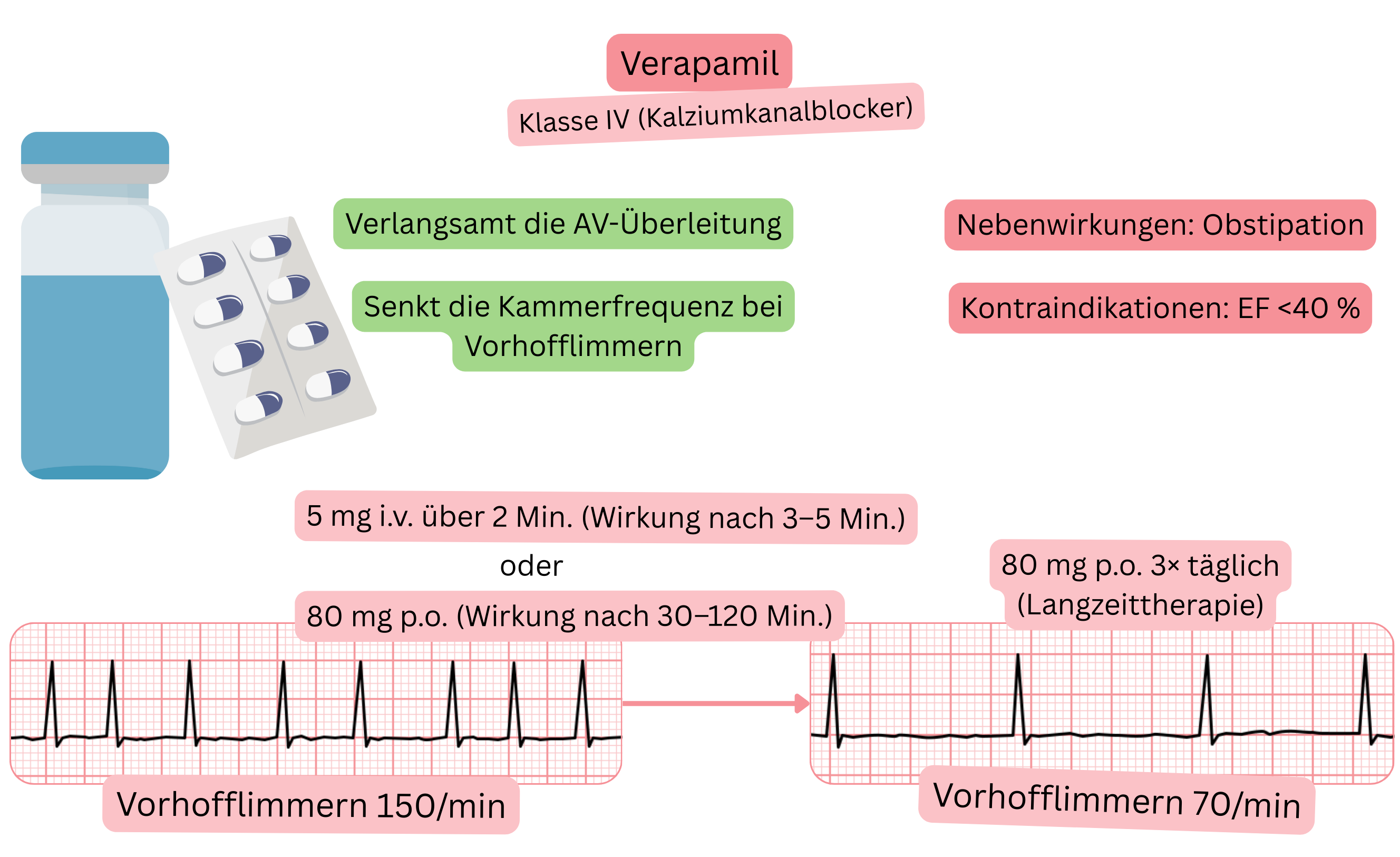
Wirkmechanismus:
Effekt bei VHF:
| Verapamil und Vorhofflimmern (VHF) |
|---|
| Handelsnamen |
| Isoptin, Isoptine, Veragamma, Vera-Lich, Veramex, Veranorm, Verapabene, Verapam |
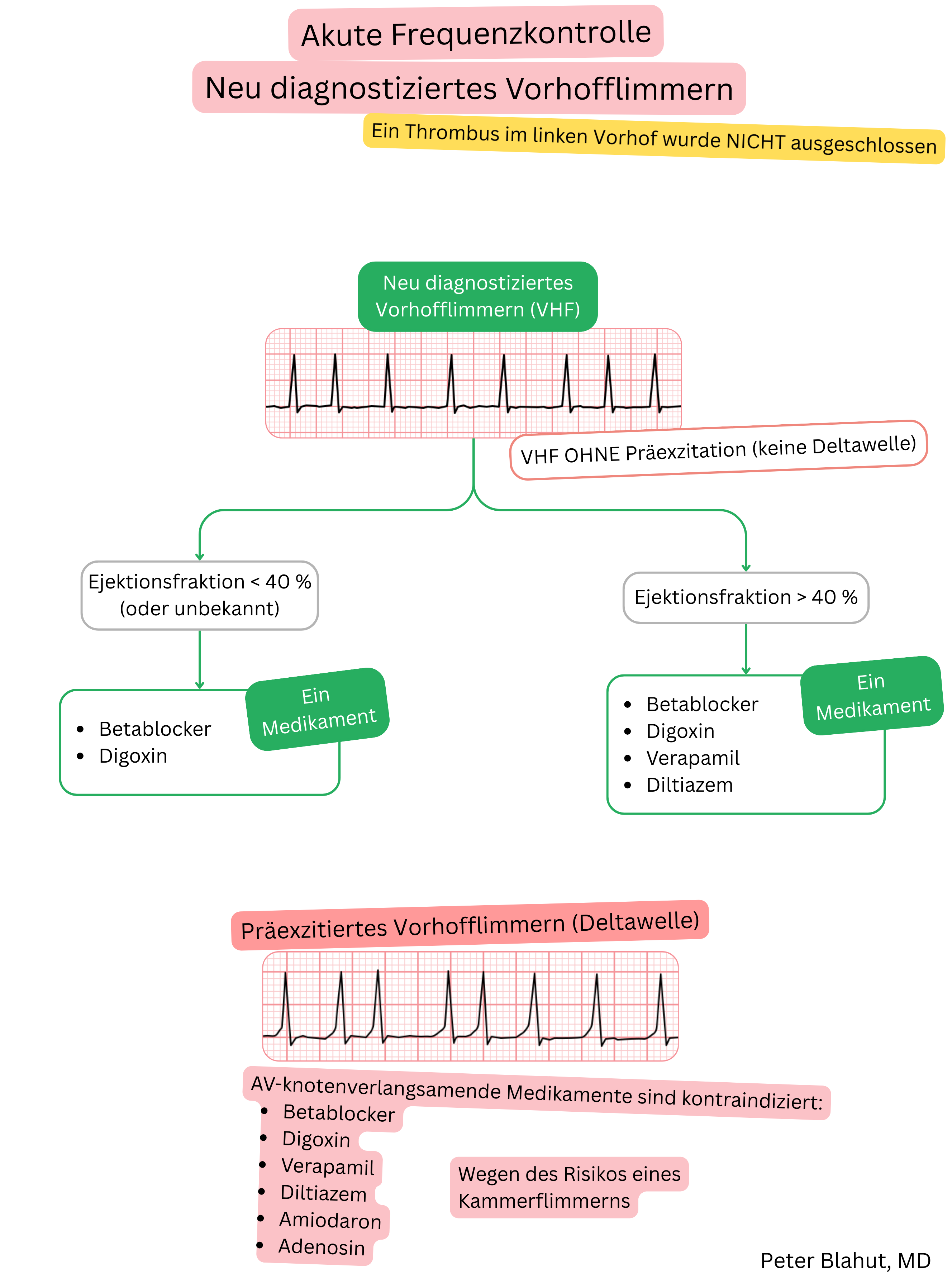
| Indikationen |
|
| Dosierung |
|
| Wirkbeginn |
|
| Wirkung |
|
| Wirkdauer |
|
| Kontraindikationen |
|
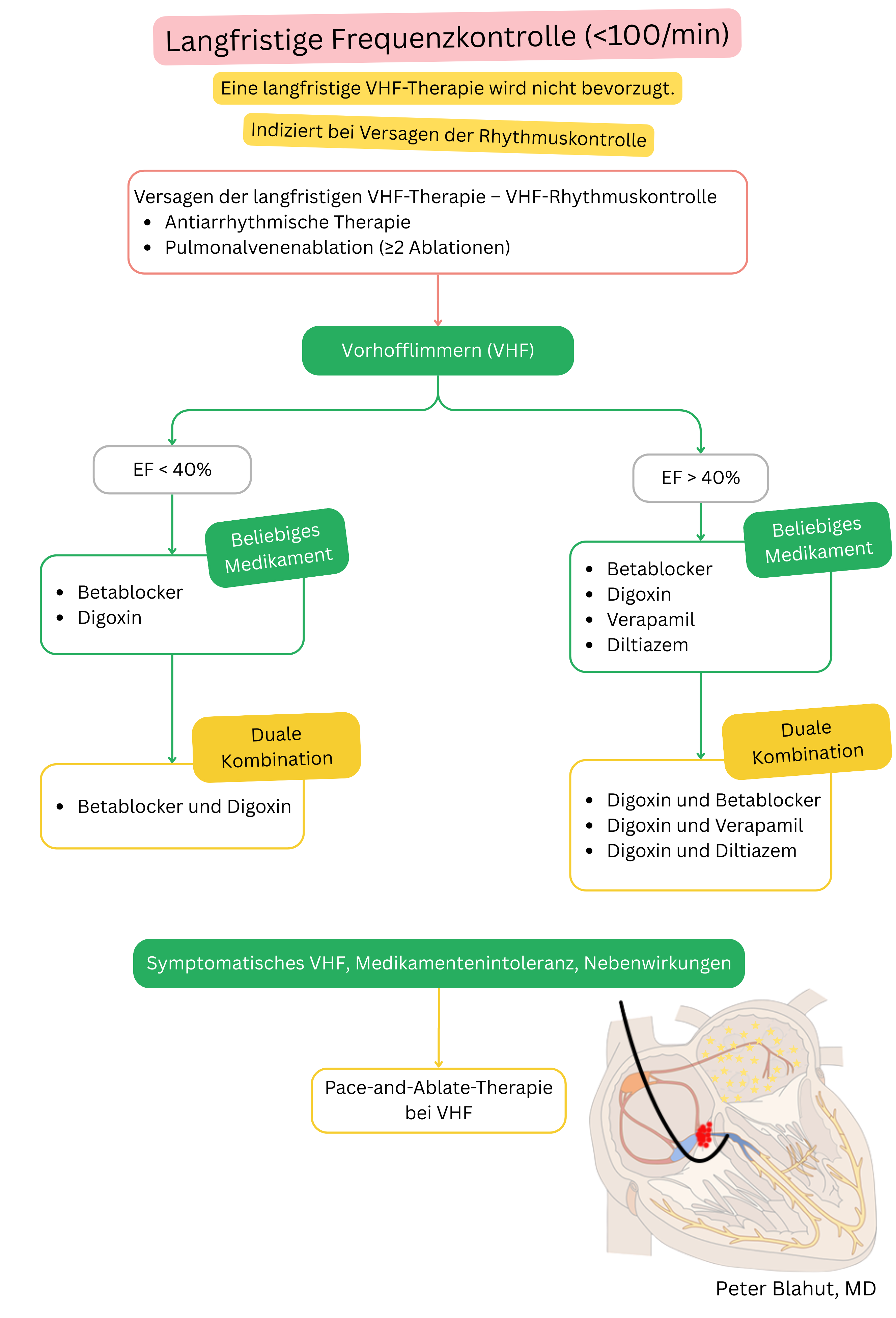
Patientenüberwachung nach Beginn von Verapamil:
| Patientenüberwachung nach Beginn von Verapamil | ||
|---|---|---|
| Zeit seit Beginn | Zu kontrollieren | Grund für Therapieunterbrechung |
| Woche 1 |
EKG Blutdruck |
AV-Block II. oder III. Grades Bradykardie < 50/min Hypotonie < 100/60 mmHg |
| 6–12 Monate | Echokardiographie | Ejektionsfraktion < 40 % |
Nebenwirkungen
Verapamil und Diltiazem gehören zu den Antiarrhythmika der Klasse IV, sind jedoch unterschiedliche Moleküle,
| Verapamil vs. Diltiazem bei Vorhofflimmern (VHF) | ||
|---|---|---|
| Charakteristik | Verapamil | Diltiazem |
| Wirkung am AV-Knoten | Stärker (senkt VHF stärker) | Schwächer (senkt VHF weniger) |
| Negative Inotropie | Ausgeprägter (Vorsicht bei EF<50%) | Geringer (bessere Verträglichkeit) |
| Periphere Vasodilatation | Schwächer (geringeres Hypotonierisiko) | Stärker (höheres Hypotonierisiko) |
| Typische Nebenwirkungen | Obstipation, Bradykardie, AV-Block | Knöchelödeme, Hypotonie |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
